Hướng dẫn dùng thuốc cho bệnh nhân Tiểu đường Tuýp 1
- FPT Ngân
- Chuyên khoa Nội tiết
- Cập nhật: 4 Th7, 2023
Điều trị đái tháo đường loại 1 thường bao gồm việc sử dụng insulin và quản lý chế độ ăn uống để giúp điều chỉnh lượng đường máu trong cơ thể trở về mức bình thường. Có nhiều loại thuốc khác nhau để giảm lượng đường trong máu của bạn bằng nhiều cách hoặc cơ...
Điều trị đái tháo đường loại 1 thường bao gồm việc sử dụng insulin và quản lý chế độ ăn uống để giúp điều chỉnh lượng đường máu trong cơ thể trở về mức bình thường.
Có nhiều loại thuốc khác nhau để giảm lượng đường trong máu của bạn bằng nhiều cách hoặc cơ chế hoạt động khác nhau. Đôi khi một loại thuốc là đủ, nhưng trong những trường hợp khác, bác sĩ có thể kê đơn kết hợp bởi nhiều loại thuốc. Bài viết cung cấp thông tin hữu ích để bạn có thể hiểu những loại thuốc bạn đang được kê đơn và cách thức hoạt động của nó có thể sẽ giúp ích cho bạn.
1. Thông tin chung về các loại thuốc có thể điều trị ĐTĐ tuýp 1
Với người bệnh đái tháo đường, việc điều trị bằng thuốc rất quan trọng và cần tuân thủ liều lượng, thời gian sử dụng của bác sĩ Nội tiết – Đái tháo đường.
Người bệnh đái tháo đường tuýp 1 được chỉ định dùng insulin trong suốt quãng đời còn lại vì cơ thể đã không còn khả năng tự sản xuất insulin.
1.1. Insulin
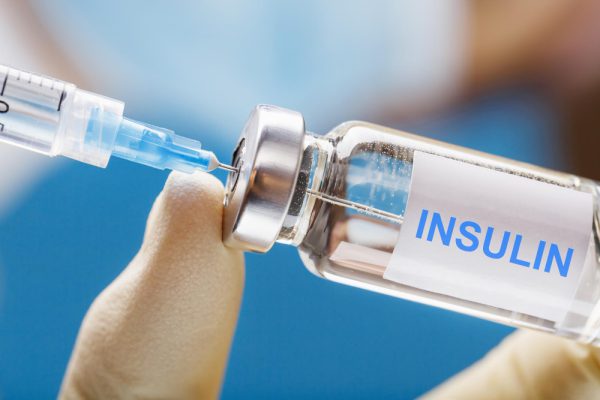
Đái tháo đường loại 1 là một loại bệnh tiểu đường mà cơ thể không sản xuất đủ insulin tự nhiên để điều chỉnh mức đường trong máu. Do vậy, nhóm thuốc chính được sử dụng để điều trị bệnh tiểu đường loại 1 đó chính là insulin. Insulin là một hóc môn thiết yếu giúp cơ thể chuyển đổi đường thành năng lượng.
Việc tiêm insulin là cách thường được sử dụng để bổ sung loại thuốc hay hóc môn này. Hiện nay để có nhiều cách để hỗ trợ việc tiêm insulin dễ dàng hơn cho người bệnh, điển hình nhất có thể kế đến đó là dùng bút bơm insulin hoặc thiết bị bơm insulin liên tục. Tuy nhiên, loại và phương thức sử dụng insulin cụ thể sẽ được quyết định dựa trên tình trạng sức khỏe và hướng dẫn của bác sĩ chuyên khoa.
Tính theo thời gian tác dụng (thời gian bắt đầu có tác dụng, thời gian có tác dụng tối đa và thời gian hết tác dụng), có 3 loại insulin thường được dùng hiện nay là:
- Insulin nhanh
- Insulin trung bình
- Insulin chậm và kéo dài
- Insulin hỗn hợp (hay insulin mixtard gồm 2 loại nhanh và bán chậm được trộn theo những tỉ lệ nhất định).
Có thể phân biệt lọ insulin nhanh thường trong suốt còn các loại insulin khác thì có màu đục.
Việc tiêm insulin còn được chỉ định cho các BN ĐTĐ tuýp 2 trong các trường hợp dưới đây:
- Khi đã thất bại hoặc không đáp ứng với các loại thuốc uống hạ đường máu khác
- Khi đường máu tăng quá cao, dẫn đến tình trạng hôn mê
- Đặc biệt như bị nhiễm trùng nặng, bị tai biến mạch não hoặc bị suy gan, suy thận…
1.2. Nhóm thuốc tác dụng với insulin
Một số người gặp khó khăn trong việc đạt được mục tiêu đường huyết chỉ bằng insulin cũng có thể cần dùng một loại thuốc trị tiểu đường khác có tác dụng với insulin, chẳng hạn như pramlintide. Pramlintide, được tiêm bằng cách tiêm, giúp giữ cho lượng đường trong máu không tăng quá cao sau khi ăn. Tuy nhiên, rất ít người mắc bệnh tiểu đường loại 1 dùng pramlintide.
2. Hiệu quả và tác dụng phụ lưu ý của từng loại thuốc
Dựa trên các nguồn tham khảo y tế chung về hiệu quả và tác dụng phụ của các loại insulin điều trị bệnh tiểu đường loại 1:
+ Insulin tác dụng ngắn và nhanh:
-
- Hiệu quả: Insulin tác dụng ngắn và nhanh được sử dụng để kiểm soát mức đường trong máu sau khi ăn. Chúng có khả năng bắt đầu tác động nhanh và đạt đến mức đường huyết mong muốn trong thời gian ngắn.
- Tác dụng phụ: Một số tác dụng phụ gồm hypo (hạ đường huyết), trong đó mức đường huyết giảm quá mức và gây các triệu chứng như run chấn, mệt mỏi, hoa mắt. Ngoài ra, có thể xảy ra tổn thương da tại nơi tiêm.
+ Insulin tác dụng trung gian và kéo dài:
-
-
- Hiệu quả: Insulin tác dụng trung gian và kéo dài được sử dụng để kiểm soát mức đường trong máu trong suốt thời gian dài. Chúng giúp duy trì mức đường huyết ổn định và kiểm soát đường huyết qua đêm.
- Tác dụng phụ: Các tác dụng phụ bao gồm hypo hoặc hyper, tổn thương da tại nơi tiêm, và có thể gây tăng cân.
-
Thông tin này dựa trên kiến thức y tế chung về điều trị bệnh tiểu đường loại 1 và hiệu quả của các loại insulin. Tuy nhiên, việc hiệu quả và tác dụng phụ cụ thể có thể khác nhau đối với từng người và nên được thảo luận và quyết định bởi bác sĩ chuyên khoa dựa trên tình trạng sức khỏe cụ thể của mỗi bệnh nhân.
Chống chỉ định
- Chống chỉ định insulin trong trường hợp hạ đường huyết.
- Phụ nữ có thai và cho con bú
Insulin là loại thuốc điều trị đái tháo đường duy nhất có thể sử dụng cho phụ nữ có thai và cho con bú. Trong thai kỳ, cần kiểm soát đường huyết chặt chẽ để hạn chế nguy cơ xảy ra các biến chứng trên thai nhi.
3. Nên làm gì nếu bạn gặp tác dụng có hại của thuốc
Một số tác dụng không mong muốn khi sử dụng thuốc điều trị Tiểu đường là:
- Hạ đường huyết
Hạ đường huyết, hoặc lượng đường trong máu thấp, có thể xảy ra nếu bạn dùng insulin nhưng liều lượng không phù hợp với thức ăn hoặc hoạt động thể chất của bạn. Hạ đường huyết nặng có thể nguy hiểm và cần được điều trị ngay. Tìm hiểu thêm về hạ đường huyết và cách phòng ngừa hoặc điều trị.
Tiêm insulin có thể làm giảm mạnh và đột ngột nồng độ đường huyết, thậm chí có thể dẫn đến hôn mê. Hạ đường huyết là tác dụng không mong muốn thường gặp nhất, thể hiện bằng các triệu chứng như Suy nhược, Nhức đầu, Cảm giác đó, Rối loạn thị giác, Vã mồ hôi, Lú lẫn.
Trong trường hợp này, bạn dùng ngay loại đường phân hủy nhanh (kẹo, viên đường, mứt) để cải thiện nhanh chóng các triệu chứng kể trên. Trong trường hợp nặng hơn hoặc hôn mê, có thể cần tiêm một liều glucagon.
- Phản ứng dị ứng
– Phản ứng tại chỗ: xuất hiện các vết mẩn đỏ, phù hoặc ngứa tại vị trí tiêm và sẽ hết sau vài ngày đến vài tuần. Phản ứng này có thể liên quan đến yếu tố khác (các chất sát khuẩn gây kích ứng, tiêm quá nông, dị ứng với các thành phần là chất bảo quản).
– Phản ứng toàn thân: hiếm gặp hơn, có thể liên quan đến insulin hoặc metacresol. Hai chất này có thể gây phản ứng toàn thân, như cơn khó thở, thở khò khè, hạ huyết áp, tăng nhịp tim hoặc vã mồ hôi. Trong một số trường hợp, chỉ cần điều trị bằng thuốc kháng histamin nhưng đa phần cần điều trị bằng adrenalin và glucocorticoid tiêm tĩnh mạch.
- Loạn dưỡng mỡ tại chỗ tiêm
Tác dụng này được xem là biến chứng của bệnh khi điều trị bằng insulin kéo dài. Dẫn tới việc những tổ chức mô mỡ dưới da tại chỗ tiêm bị tăng sinh hoặc teo lại do rối loạn dinh dưỡng thần kinh ở vùng tiêm. Có thể hạn chế nguy cơ loạn dưỡng lipid (tăng sinh hoặc teo lớp mỡ dưới da) bằng cách thường xuyên thay đổi vị trí tiêm.
- Tăng cân
Insulin có thể gây tăng cân do tác dụng kích thích quá trình đồng hóa. Khi bệnh nhân sử dụng insulin, nó hoạt động như insulin tự nhiên, nghĩa là thúc đẩy quá trình chuyển đường thành béo, cho đến khi đường huyết được kiểm soát tốt hơn. Đó là lý do vì sao tác dụng phụ gây tăng cân của insulin thường gặp nhất khi mới bắt đầu điều trị. Điều này cũng xảy ra khi bạn sử dụng các loại thuốc kích thích cơ thể tạo ra nhiều insulin hơn. Một lý do khác là khi thuốc gây hạ đường huyết quá mức cần thiết sẽ khiến bệnh nhân bị đói và phải ăn thêm để nâng đường huyết về mức bình thường. Thói quen ăn nhiều này lâu ngày sẽ gây tăng cân.
Bài viết tham khảo nguồn:
- American Diabetes Association (ADA)
- National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK)
- American Association of Clinical Endocrinologists (AACE)
- UpToDate
Canhgiacduoc